

Disposant de 47 000 places en EHPAD (dont 1500 en accueil de jour et hébergement temporaire), la région Pays de la Loire se caractérise par un taux d’équipement en EHPAD globalement plus important que la moyenne nationale (taux d’équipement régional de 136,2‰ contre une moyenne nationale de 101,6‰1) mais marqué par des disparités territoriales. L’ensemble du territoire des Pays de la Loire est couvert par un EHPAD à moins de 17 mn de voiture.
Malgré les opérations de redéploiement conduites dans le cadre du PRS1, des disparités dans la répartition et l’accessibilité de l’offre persistent :
L’offre régionale se caractérise ainsi par le poids important de l’offre institutionnelle au regard de l’offre de services à domicile. La région compte en effet 1 place en SSIAD contre 7 places d’EHPAD en moyenne, versus un ratio national de 1 place de SSIAD pour 5,1 places en EHPAD. 13,1 % des personnes âgées ligériennes de plus de 75 ans vivent en institution contre une moyenne nationale de 9,7 %. Cette tendance régionale est toutefois à affiner selon les spécificités territoriales.
Or, les attentes de la population sont importantes concernant le développement de service d’accompagnement à domicile : 90 % des Français préfèrent adapter leur domicile plutôt que d’avoir à le quitter si leur état de santé se dégrade2. L’enjeu pour demain, est donc de pouvoir garantir le libre choix, ce qui nécessite une adaptation et transformation de l’offre d’établissements afin de proposer des réponses plus graduées et diversifiées, dans une logique de décloisonnement entre EHPAD et domicile et d’accompagnement des aidants.
L’évolution démographique risque d’accentuer les disparités d’équipement en EHPAD interdépartementales et infra-départementales. La population ligérienne âgée de plus de 75 ans augmentera ainsi de 130 000 personnes de 2012 à 2027, soit une hausse de 2,1 % par an, plus marquée en Vendée (+2,6 % par an) et en Loire-Atlantique (+2,3 % par an) 3. La projection de population à 2027 permet d’anticiper une baisse généralisée du taux d’équipement en EHPAD, plus marquée sur certains territoires, en conséquence fragilisés (ex : zones littorales, villes principales, Sarthe hors Sud en ce qui concerne l’offre en EHPAD). Ainsi, l’effort de rééquilibrage infra-départemental de l’offre et de diversification pour une meilleure équité et une meilleure accessibilité est à poursuivre en faveur de ces territoires. De plus, ce vieillissement de la population devrait se traduire par la conséquente augmentation du nombre de personnes âgées dépendantes (106 000 personnes seraient dépendantes en 2030, soit une augmentation de 45 % en 20 ans) nécessitant des besoins d’accompagnement médico sociaux accrus 4.
Enfin, les acteurs œuvrant pour la prise en charge des personnes âgées dépendantes sont confrontés dans les années à venir à trois défis :
- Défi médical lié à l’augmentation des besoins en soins (élévation du niveau de dépendance des résidents entrant en EHPAD, polypathologies, proportion croissante de personnes présentant des troubles cognitifs…).
- Défi social (évolutions de la cellule familiale et nouvelles aspirations des personnes âgées)
- Défi financier (individuel dans le cadre du reste à charge pour les usagers, et collectif dans le cadre de la soutenabilité économique de l’offre).
Il importe de réfléchir dès à présent et collectivement au modèle de l’EHPAD de demain, qui devra être en mesure de proposer un fonctionnement garantissant la qualité et la sécurité des prises en charge en tenant compte de l’évolution des publics, de concilier médicalisation croissante et projet de vie, de garantir une accessibilité financière pour les usagers, le reste à charge constituant un enjeu majeur pour l’accès à un accueil en EHPAD, de demeurer un cadre de travail attractif, ouvert sur son environnement, permettant des parcours professionnels diversifiés, de demeurer un cadre d’accompagnement et de travail pérenne, ouvert sur son territoire et sur le domicile, dans un contexte patrimonial vieillissant, et d’évoluer vers des accompagnements innovants, intégrant les nouvelles technologies et répondant à des besoins diversifiés et évolutifs.
Ainsi, dépassant la dichotomie institution/domicile, l’EHPAD de demain doit constituer une ressource à l’échelon territorial, irriguant le domicile et permettant un accompagnement gradué, temporaire ou permanent, en complémentarité avec les autres dispositifs du territoire. L’évolution des attentes du public accueilli, présentant majoritairement des troubles cognitifs, et de ses besoins, la pérennisation de son cadre de fonctionnement, tant au niveau des ressources humaines qu’architecturales, impliquent une évolution de son projet d’établissement et un renforcement de sa coopération avec les acteurs du territoire.
Les objectifs poursuivis par le PRS sont donc les suivants :
Poursuivre le rééquilibrage de la répartition des EHPAD entre les territoires pour garantir son accessibilité et son efficience, en prenant en compte les besoins territoriaux tels que définis par l’évaluation des besoins médico-sociaux réalisée dans le cadre du PRS
- Diversifier l’offre d’accompagnement, entre services et établissements, en fonction des besoins des territoires, afin de garantir aux usagers le libre choix et la graduation de leur accompagnement en fonction de l’évolution de leurs besoins
- Garantir la soutenabilité économique et l’accessibilité financière de l’offre en EHPAD
- Accompagner l’évolution des projets d’établissement des EHPAD au regard de l’évolution du public accueilli (recentrage de l’accueil sur les personnes âgées les plus dépendantes et les personnes âgées atteintes de troubles cognitifs)
- Observer la politique d’admission en EHPAD et adapter ses critères afin de pouvoir l’orienter vers les publics prioritaires
- Adapter les prestations servies aux besoins de demain et faire ainsi émerger les modèles d’établissement de demain
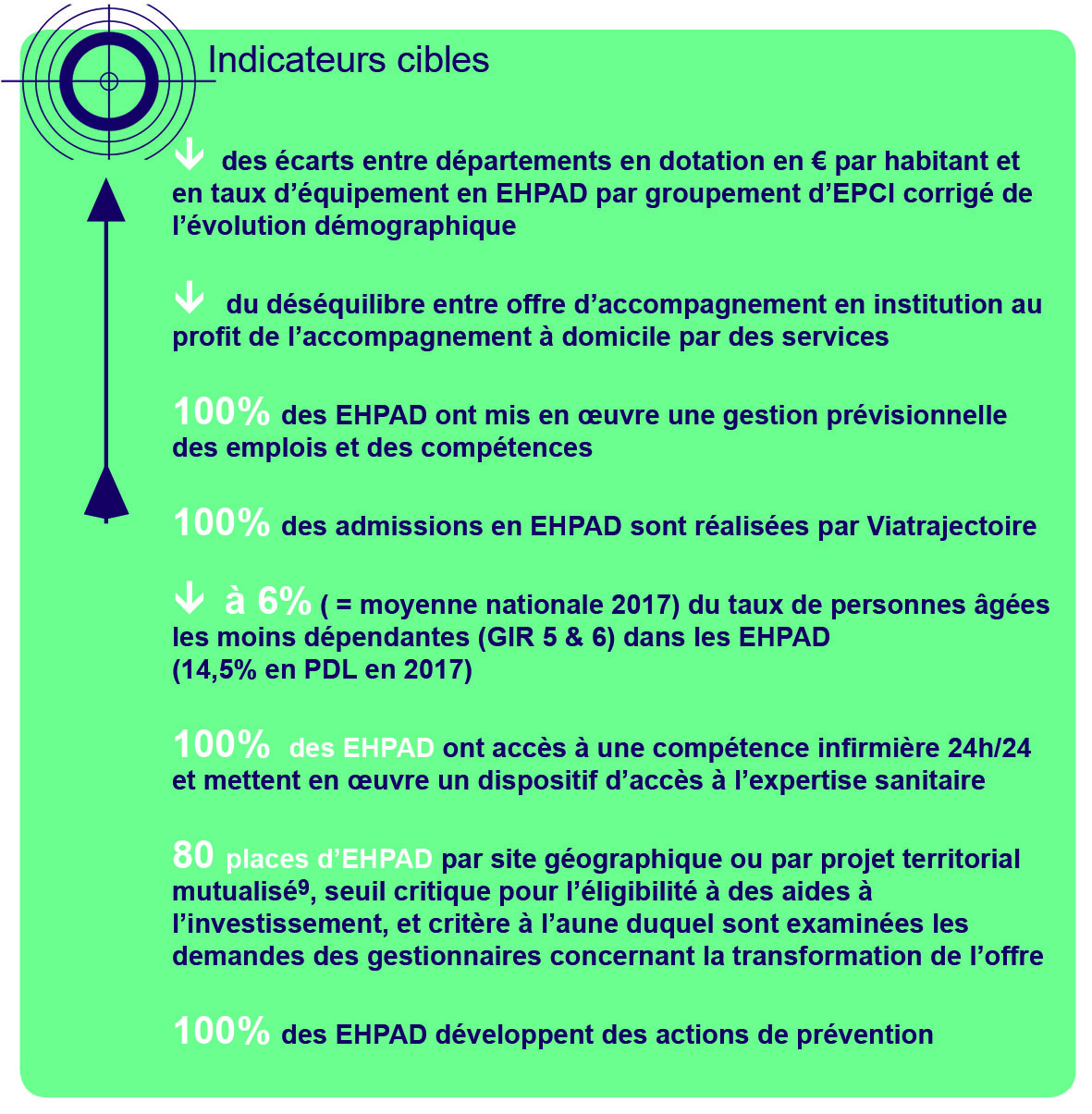
Favoriser le rééquilibrage infra départemental de l’offre en EHPAD et concourir à la diversification de l’offre en faveur des personnes âgées, en fonction des besoins des territoires déterminés par l’évaluation des besoins médico- sociaux réalisée dans le cadre du PRS :
- Réduire les inégalités d’équipement entre EPCI, en prenant en compte les besoins territoriaux
- Diversifier l’offre en faveur du soutien à domicile notamment sur les territoires les plus concernés par un déséquilibre entre offre institutionnelle et offre de services
-
Assurer l’efficience, la qualité et la sécurité des accompagnements par l’atteinte du seuil critique de 80 places d’EHPAD5 dans le cadre d’opérations de transformation de l’offre ou de projets d’investissement
- Préserver l’accessibilité financière de l’offre
Accompagner l’évolution des projets d’établissement des EHPAD au regard de l’évolution du public accueilli et de ses besoins et développer la qualité et l’efficience de l’offre en EHPAD:
- Mobiliser l’offre en EHPAD est prioritairement pour les personnes relevant de GIR 1 à 4
- Organiser le processus d’admissions en recourant systématiquement au logiciel Viatrajectoire
- Mise en œuvre dans chaque EHPAD d’une gestion prévisionnelle des emplois et des compétences pour accompagner les professionnels à l’évolution des publics (troubles cognitifs, publics spécifiques : PHV, malades jeunes, personnes vieillissantes avec troubles psychiatriques) par la formation, soutien à l’analyse de pratiques, supervision, poste d’ASG, parcours professionnels décloisonnés…
- Mise en œuvre dans chaque établissement de :
- Un accès à l’expertise (soutien du secteur sanitaire, télémédecine, …).
- Un accès à des équipes mobiles territorialisées (soins palliatifs, psychiatrie…) permettant un soutien des équipes dans les situations complexes ou lourdes.
- Un accès à une compétence IDE 24/24.
- Des fonctions mutualisées avec les acteurs du territoire
Garantir la soutenabilité collective et individuelle de l’offre en EHPAD tant sur le plan budgétaire et financier :
- Mettre en place d’un outil cartographique pour partager sur les territoires (EPCI) les enjeux d’investissement en EHPAD
- Lier le soutien de l’ARS aux opérations d’investissement
- Aux orientations du PRS pour l’évolution de l’offre
- A la qualité technique (faisabilité, viabilité, efficience)
- A un reste à charge soutenable pour l’usager
- A une taille critique d’établissement de 80 lits5
- A la contribution à l’équilibre de l’offre entre les territoires
Adapter les organisations et faire évoluer les prestations servies pour mieux répondre aux besoins de demain :
- Soutenir les actions en cours et favoriser l’échange de pratiques
- Engager les EHPAD à s’ouvrir sur leur environnement et à proposer des prestations gérontologiques ou des compétences pour soutenir la vie à domicile (professionnels et usagers).
- Encourager les EHPAD vers une logique de « prestations » alliant anticipation et prévention de la perte d’autonomie, droit au répit, renforcement de l’inclusion sociale et appui aux interventions des professionnels du domicile
- Soutenir les expérimentations et des innovations promouvant un nouveau modèle pour l’EHPAD de demain
Soutenir l’ensemble de ces évolutions à travers un Pacte d’Accompagnement de la Transformation des EHPAD
1 Source : Statiss 2015
2 Sondage Opinionway pour l’observatoire de l’intérêt général, 2012
3 Evaluation des besoins médico-sociaux des personnes âgées, DOA, décembre 2016
4 Etude INSEE – ARS Pays de la Loire, Pays de la Loire : 33 000 personnes âgées dépendantes supplémentaires d’ici 2030, février 2012
5Par site géographique (hébergement permanent et hébergement temporaire) ou dans le cadre de projets territoriaux mutualisés permettant de concilier continuité des soins 24h/24 et soutenabilité économique (dont reste à charge pour l’usager), bénéficiant d’une labellisation « EHPAD de demain »


















